CMD-Therapie in St. Ingbert Craniomandibuläre Dysfunktion
Kiefer- und Kiefergelenkschmerzen treten häufig im Rahmen einer Craniomandibulären Dysfunktion (CMD) auf. Häufige Symptome sind außerdem Kopfschmerzen und Gesichtsschmerzen.
Was ist eine Craniomandibuläre Dysfunktion?
Die craniomandibuläre Dysfunktion (CMD) bezeichnet eine Reihe von klinischen Problemen, verschiedene Beschwerden zur Folge haben können:
- Schmerzen im Bereich der Kiefergelenke und/oder der Kaumuskulatur, die in der Regel bei Funktion verstärkt werden (Kauen, Gähnen, Abbeißen).
- Einschränkungen in der Kieferfunktion, insbesondere bei Kieferöffnung.
- Knackgeräusche bei Bewegungen des Unterkiefers
*Q1
Vereinbaren Sie jetzt einen Beratungstermin!
Online-Termin vereinbaren
Anatomie Kaumuskulatur und Kiefergelenke
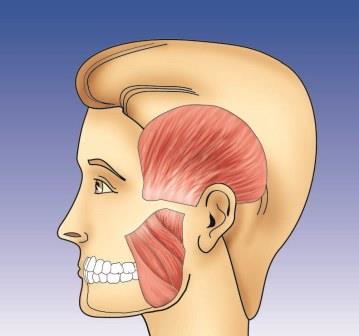
Seitliche Ansicht der äußeren Schließmuskeln
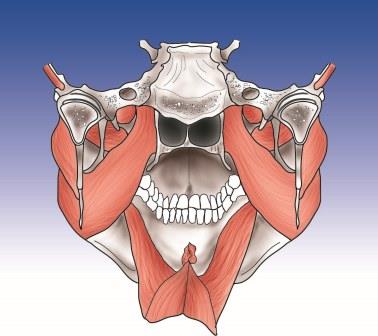
Innere Kaumuskulatur
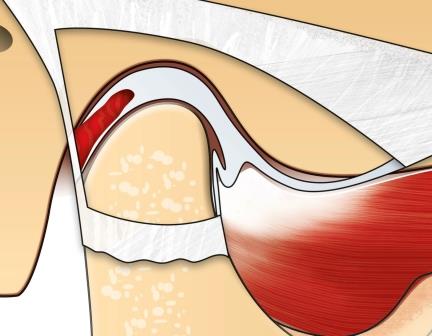
Das gesunde Kiefergelenk ist umhüllt von einer faserigen Kapsel. Zwischen Gelenkkopf und Gelenkpfanne liegt die Gelenkscheibe.
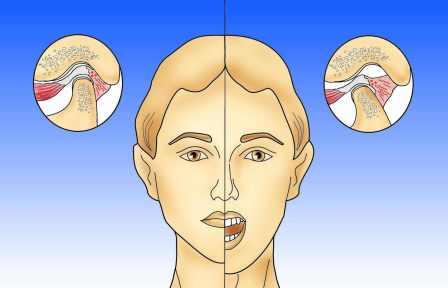
Bei der Kieferöffnung gleitet der Gelenkkopf zusammen mit der Gelenkscheibe nach vorne.
Symptome einer CMD

- Hauptsymptome der CMD:
- Kieferschmerzen, Kaumuskelschmerzen, Kiefergelenkschmerzen
- Kopfschmerzen, Gesichtsschmerzen, Ohrgeräusche (Tinnitus)
- Knacken/Reibegeräusche im Kiefergelenk, Zahnschmerzen
- Schmerzen in anderen Strukturen (z.B. Zähne)
- Klinische Zeichen:
- Druckempfindliche Muskulatur (Triggerpunkte)
- Schmerzen treten oft nicht am Ursprungsort auf (übertragene Schmerzen)
- Spezifische Symptome:
- Zähne: Bruxismus, Okklusionsstörung
- Kiefergelenk: Schmerzen, Knacken, Reiben
- Kopf/Gesicht: Kopfschmerzen, Taubheitsgefühl
- Ohren: Tinnitus, Ohrschmerzen, Schwindel
- Augen: Schmerzen, Lichtempfindlichkeit, Sehstörungen
- Hals/Nacken: Schluckbeschwerden, Nackenschmerzen, Schleudertrauma
- Körper: Schulterschmerzen, Rückenschmerzen, Taubheitsgefühl in Extremitäten
- Schlaf: Schlafstörungen, Schnarchen, Atemaussetzer
- Psychosoziale Faktoren: Stress, innere Unruhe, Depressionen, Ängste
- Risikofaktoren:
- Stress, frühere Traumata, lange Zahnbehandlungen, Schleudertrauma
Gerne verwirrt die Tatsache, dass die Schmerzen häufig nicht dort auftreten, wo sie entstehen. Sogenannte „übertragene Schmerzen“ lösen Beschwerden an anderen Orten aus. So kann eine CMD z.B. auch Ursache für Rückenschmerzen oder psychische Beschwerden sein.
*Q2
Machen Sie den CMD-Selbsttest
Wenn eine oder mehrere der folgenden Fragen mit „Ja“ beantwortet werden, besteht die Wahrscheinlichkeit, dass eine typische craniomandibuläre Dysfunktion vorliegt
- Nehmen Sie einmal in der Woche Schmerzen wahr, wenn Sie den Mund öffnen oder kauen?
- Haben Sie Schmerzen in der linken Gesichtshälfte, der rechten oder in beiden?
- Hatten Sie im Laufe der letzten Woche mindestens einmal Schmerzen an Schläfe, Gesicht oder Kiefergelenk?
*Q3
Buchen Sie Ihre persönliche Beratung online!
Online-Termin vereinbarenMit einer Funktionsanalyse des Kiefergelenks stellen wir eine CMD fest
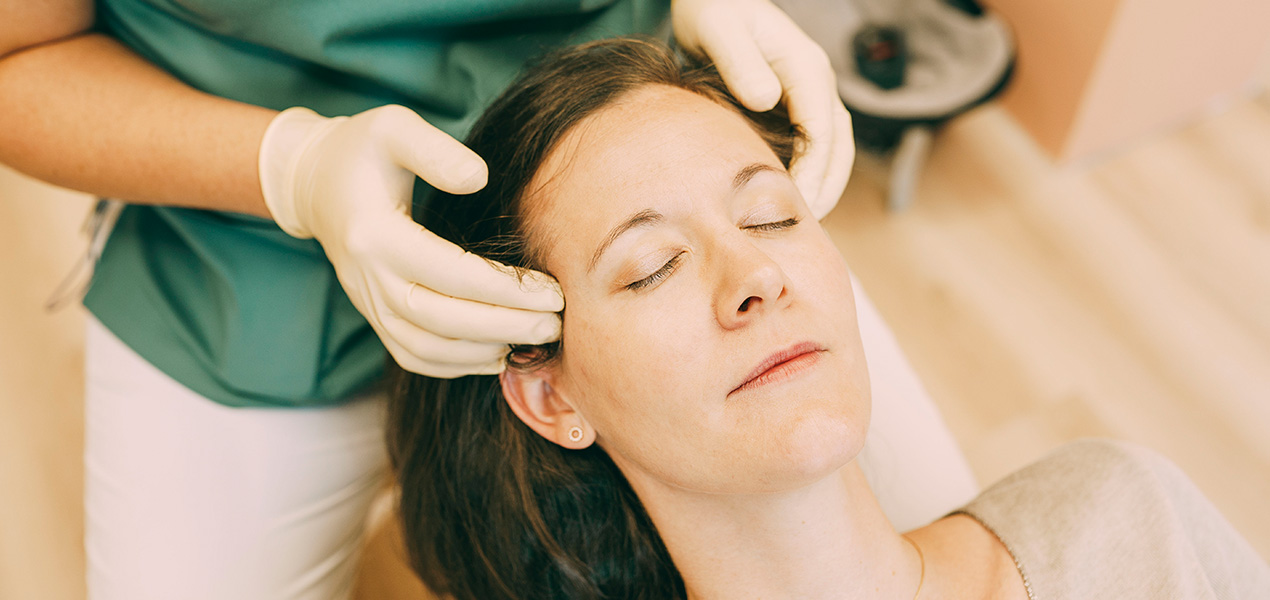
Um die Diagnose CMD stellen zu können, geht Zahnarzt Dr. Kares in unserer Praxis die folgenden Schritte durch:
- Anamnesegespräch: Ein ausführliches Erstgespräch, in welcher wir durch Fragestellungen Ihren Schmerzzustand kennenlernen.
- Untersuchung der Kopfregion und Funktionsdiagnostik: Die Beurteilung von Zähnen und Zahnfleisch, der Kieferfunktion, der Kau- und Kopfmuskulatur, und anderer relevanter Bereiche..
- Bildgebung: Eine Panoramaaufnahme, Einzelaufnahmen oder dreidimensionale Bildgebungen von Ober- und/oder Unterkiefer sind manchmal sinnvoll, um andere Ursachen von Schmerzen auszuschließen.
- Psychosoziales CMD-Screening: Die Beurteilung der schmerzbedingten Beeinträchtigungen sowie von Angst, Depressivität und anderen psychischen Faktoren.
- Wenn notwendig, erweiternde Untersuchungen, wie z.B. Laboruntersuchungen oder elektronische Diagnoseverfahren
*Q4
CMD Behandlung und Therapie
Wenn bei unseren Patienten eine craniomandibuläre Dysfunktion festgestellt wurde, ist der nächste Schritt die wirksame Behandlung. In unserer Praxis wenden wir wissenschaftlich anerkannte Therapiekonzepte an, die sich an der Schwere der Erkrankung und der individuellen Situation des Betroffenen orientieren.
- Aufklärung des Patienten über Diagnosen und Krankheitszusammenhänge ist der erste wichtige Schritt für eine positive Beeinflussung der Erkrankung.
- Hinweise zur Selbstbehandlung, wie z.B. durch weiche Nahrung, Massageübungen, Wärme- oder Kälteanwendungen sowie Übungen zur Entspannung und Atmung.
- Eine CMD-Schiene, meist Okklusionsschiene oder Aufbissschiene genannt, welche in vielen Fällen zu einer Linderung der Beschwerden und einer Entlastung des Kiefergelenks führt.
- Physiotherapie zur Reduktion von muskulären Verspannungen und Schmerzen.
- Medikamente: In ausgewählten Fällen können Schmerz- oder Entzündungshemmer sowie Muskelrelaxien oder schlaffördernde Medikamente sinnvoll sein, um die Lebensqualität zu verbessern.
- Transkutane elektrische Nerven Stimulation (T.E.N.S.) kann die Schmerzen deutlich verringer und die Muskulatur lockern.
Kontaktieren Sie uns noch heute!
Online-Termin vereinbarenCMD und die Kosten: Was Sie wissen sollten
Die Behandlung von craniomandibulären Dysfunktionen (CMD) ist ein wichtiger Schritt auf dem Weg zu mehr Lebensqualität. Die Kosten für eine CMD-Therapie können jedoch stark variieren, abhängig von der Schwere der Beschwerden und den individuellen Bedürfnissen. Grundsätzlich setzt sich die Therapie aus verschiedenen Bausteinen zusammen, darunter die Diagnostik, manuelle Therapie, Schienentherapie und in manchen Fällen auch begleitende Maßnahmen wie Physiotherapie oder Osteopathie.
Ein Großteil der CMD-Therapie zählt nicht zu den regulären Kassenleistungen, da viele Methoden als individuell-therapeutische Maßnahmen eingestuft werden. Die Kosten müssen daher oft privat getragen werden. Wir bei Kares Zahnärzte im Wasserwerk | St. Ingbert/Rohrbach legen Wert auf eine transparente Kostenaufklärung. Vor Beginn der Behandlung erhalten Sie von uns einen detaillierten Kostenplan, sodass Sie genau wissen, welche Leistungen auf Sie zukommen und welche Kosten möglicherweise von Ihrer Krankenkasse übernommen werden.
Es ist wichtig, den langfristigen Nutzen einer CMD-Therapie zu berücksichtigen: Durch die gezielte Behandlung können Risikofaktoren identifiziert, chronische Schmerzen gelindert, die Kaumuskulatur entlastet und die allgemeine Lebensqualität erheblich gesteigert werden. Wir stehen Ihnen gerne beratend zur Seite, um die bestmögliche Therapie für Ihre individuellen Bedürfnisse zu finden.

Unser Praxispodcast CMDTalk
Jung & Alt – Den unklaren Zahnschmerzen auf der Spur
So heißt unser dentaler Wissenspodcast von Horst und Felix Kares für Wissbegierige auf dem Gebiet der Orofazialen Schmerzen, CMD und Schlafmedizin.
Das ist CMDTalk – der Podcast für unklare Zahnschmerzen, in dem wir aus der Ausbildungspraxis für CMD und Schlafmedizin aus unserem Praxisalltag und den auftretenden Herausforderungen berichten. Mit über 20 Jahren Spezialisierung und Erfahrung in den Themengebieten CMD und Schlafmedizin verspricht dieser Podcast die ein oder andere Wissenslücke zu decken.
10 Tipps zur Selbsthilfe bei Kiefergelenkstörungen
- Bewegung: Bewegung ist das wichtigste Heilmittel der Natur – hierbei werden wichtige Stoffe im Körper freigesetzt, die schmerzlindernd und stimmungsaufhellend sind.
- Entspannung: Täglich ein bis zweimal Übungen zur Entspannung Ihrer Muskulatur.
- Zahnkontakte reduzieren: Vermeiden Sie Zähnepressen oder -knirschen sowie die Anspannung von Zunge und Gesichtsmuskulatur. Die Zähne sollten sich nur berühren, wenn Sie schlucken und essen. Eine geeignete Übung ist die „Luftschiene“ – pusten Sie Luft zwischen die Zähne und lassen Sie diese dabei auseinander. Kiefertraining: Kiefergymnastik morgens und abends ca. drei Minuten ist hilfreich, um die Muskulatur zu dehnen und die Triggerpunkte zu lösen.
- Körperhaltung: Die Kopf- und Schulterhaltung spielt eine wichtige Rolle bei der Erkrankung CMD. Dies ist besonders relevantbei längeren Tätigkeiten am PC oder Telefonieren.
- Physikalische Therapie: Wärme- und Kälte-Anwendung im Wechsel können die Muskulatur entspannen und die Schmerzen lindern, besonders vor der Kiefergymnastik. Die meisten Patienten bevorzugen Wärme.
- Massage: Massieren Sie Ihre Kaumuskulatur, wenn Sie es als angenehm empfinden. Benutzen Sie Zeigefinger, Mittelfinger, Ringfinger zum Kneten über der Haut.
- Weiche Nahrung: Essen Sie weiche Nahrung. Essen in kleine Stücke schneiden um eine starke Kieferöffnung zu vermeiden. Kauen Sie auf beiden Seiten gleichmäßig.
- Schonung: Vermeiden Sie Kaffee- und Nikotinkonsum, weil dies die Muskulatur anspannt und den Schlaf stört. Koffein-ähnliche Stoffe findet man auch in Tees, Sodagetränken und Schokolade.
- Achten Sie auf Ihre Schlafhygiene: Vermeiden Sie eine Schlaflage, die Spannung auf Nacken und Kiefer ausübt, wie z.B. auf dem Bauch liegend. der Bauchlage. Vermeiden Sie auch angeregte Gespräche oder Sport am späten Abend, Kaffee oder Alkohol. Diese können die Schlafqualität verschlechtern, die Muskelspannung in der Nacht erhöhen und die Schmerzen verstärken.
- Lange Kieferöffnung vermeiden: Vermeiden Sie es, zu lang Ihren Mund offen zu halten – zum Beispiel führt Singen manchmal zu extremer Spannung der Muskulatur.
Aktiv gegen CMD – mit diesen CMD-Übungen für zuhause entspannen Sie Ihren Kiefer und mindern die CMD-Symptome.
CMD Kiefergymnastik (Video)

Quellen
*Q1
1) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 2) Dworkin SF, Leresche L (1992) Research diagnostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique // 3) Manfredini D et al. (2011): Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 4) Huang GJ et al. (2002): Risk factors for diagnostic subgroups of painful temporomandibular disorders (TMD)
*Q2
1) Whright EF (2014) Manual of Temporomandibular Disorders. Wiley Blackwell De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 2) Dworkin SF, Leresche L (1992) Research diagnostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique // 3) Fillingim RB, Ohrbach R, Greenspan JD et al. (2011) Potential psychosocial risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study // 4) Huang GJ, Drangsholt MT, Rue TC et al. (2008) Age and third molar extraction as risk factors for temporomandibular disorder // 5) Huang GJ, Leresche L, Critchlow CW et al. (2002) Risk factors for diagnostic subgroups of painful temporomandibular disorders (TMD). // 7) Kindler S, Samietz S, Houshmand M et al. (2012) Depressive and anxiety symptoms as risk factors for temporomandibular joint pain: a prospective cohort study in the general population // 9) Magalhaes BG, De-Sousa ST, De Mello VV et al. (2014) Risk factors for temporomandibular disorder: binary logistic regression analysis // 10) Manfredini D, Guarda-Nardini L, Winocur E et al. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings. // 11) Manfredini D, Guarda-Nardini L, Winocur E et al. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 12) Marklund S, Wanman A (2010) Risk factors associated with incidence and persistence of signs and symptoms of temporomandibular disorders // 13) Michelotti A, Cioffi I, Festa P et al. (2010) Oral parafunctions as risk factors for diagnostic TMD subgroups // 15) Ohrbach R, Fillingim RB, Mulkey F et al. (2011) Clinical findings and pain symptoms as potential risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study // 16) Okeson JP (2013) Management of Temporomandibular Disorders. Elsevier // 17) Peck CC, Goulet JP, Lobbezoo F et al. (2014) Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders // 18) Schiffman E, Ohrbach R, Truelove E et al. (2014) Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Groupdagger // 19) Schiffman EL, Velly AM, Look JO et al // (2014) Effects of four treatment strategies for temporomandibular joint closed lock // 20) Slade GD, Diatchenko L, Ohrbach R et al. (2008) Orthodontic Treatment, Genetic Factors and Risk of Temporomandibular Disorder // 21) Smith SB, Maixner DW, Greenspan JD et al. (2011) Potential genetic risk factors for chronic TMD: genetic associations from the OPPERA case control study.
*Q3
1) Nilsson IM et al. (2009): The reliability and validity of self-reported temporomandibular pain in adolescents // 2) Reissmann DR et al. (2009): An abbreviated version of the RDC/TMD.
*Q4
1) Schiffman E, Ohrbach R, Truelove E et al. (2014) Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Group // 2) Peck CC et al. (2014) Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders // 3) Whright EF (2014) Manual of Temporomandibular Disorders. Wiley Blackwell // 4) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 5) Okeson JP (2013) Management of Temporomandibular Disorders-Elsevier // 6) Greene CS: Managing the care of patients with temporomandibular disorders: a new guideline for care (2010) // 7) Tinnemann P et al. (2010): Zahnmedizinische Indikationen für standardisierte Verfahren der instrumentellen Funktionsanalyse.


