Céphalées, bruxisme, douleurs du visage et de la mâchoire, dysfonction crâniomandibulaires (DAM)
Les maux de têtes et de la mâchoire ont souvent pour cause une dysfonction cranio-mandibulaire (DCM). Vous trouverez ci-dessous une explication des différences facettes de cette maladie.
- Qu’est-ce qu’une dysfonction cranio-mandibulaire (DCM) ?
- Anatomie de l’appareil manducateur et l’articulation temporo-mandibulaire
- Facteurs influant le risque de dysfonction cranio-mandibulaire (DCM)
- Symptômes et signes de la dysfonction crânio-mandibulaire (DCM)
- Questions relatives au dépistage des dysfonctions cranio-mandibulaires (DCM)
- Diagnostic d’une dysfonction cranio-mandibulaire (DCM)
- Ist Kieferknacken gefährlich? (Video)
- Traitement d’une dysfonction cranio-mandibullaire DCM
- Zähnepressen und Zähneknirschen (Video)
- 12 conseils pour aider à se soigner soi-même avec une DCM
- Arthrose im Kiefergelenk – Was steckt dahinter? (Video)
- CMD Kiefergymnastik (Video)
- CMD Schienentherapie / CMD Aufbissschienen (Video)
- DCM et chronification de la douleur
- Autres douleurs buccales, maxillaires et faciales
Qu'est-ce qu'une dysfonction cranio-mandibulaire (DCM) ?
La dysfonction cranio-mandibulaire désigne un ensemble de problèmes cliniques qui peuvent impliquer les troubles somatiques et psychologiques suivants.
- Des douleurs au niveau de l’appareil manducateur et/ou au niveau de l’articulation temporo-mandibulaire, généralement accentuées lors de l’activité (en mâchant, mordant ou en baillant)
- Restriction du mouvement de la mâchoire inférieure, particulièrement lors de l’ouverture de la mâchoire.
- Présence de bruits (claquements ou frottements) lors du mouvement de la mâchoire inférieure.
- Réduction de la qualité de vie et de la forme psychologique en raison d’une DCM douloureuse (absences au travail, tendances dépressives etc.)
Une étude systémique actuelle indique que, sur l’ensemble de la population, le taux de personnes concernées par des douleurs de l’articulation temporo-mandibulaire est de 3 %, le taux de personnes concernées par des douleurs de l’appareil manducateur est de 10 %, et le taux de personnes concernées par des bruits lors de l’usage de la mâchoire est de 11 %. Parmi les patients souffrants de DCM, ces taux s’élèvent respectivement à 30 %, 45 % et 41%.
Quellen:
1) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 2) Dworkin SF, Leresche L (1992) Research diagnostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique // 3) Manfredini D et al. (2011): Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 4) Huang GJ et al. (2002): Risk factors for diagnostic subgroups of painful temporomandibular disorders (TMD)
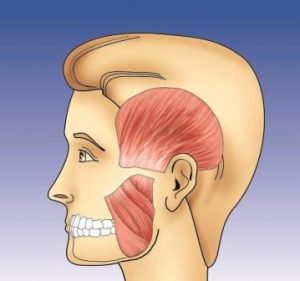
vue latérale du sphincter extérieur : muscle temporal au niveau de la fosse temporale et Muscle masséter au niveau de la mâchoire.
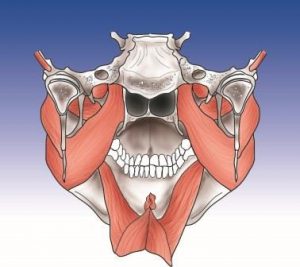
Appareil manducateur interne : muscle ptérygoïdien médial, muscle digastrique, muscle ptérygoïdien latéral, Musculus Myloideus, vue arrière de l’articulation temporo-mandibulaire
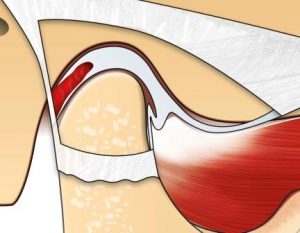
L’articulation temporo-mandibulaire, quand elle est en bonne santé, est entourée d’une capsule fibreuse. La plaque articulaire est située entre la tête articulaire et la glène. Elle est rejointe par le muscle ptérygoïdien latéral à son avant.
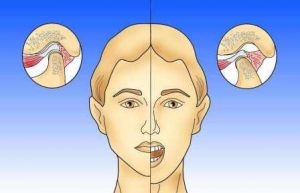
Lors de l’ouverture de la mâchoire, la tête articulaire, accompagnée par la plaque articulaire, glisse vers l’avant
Anatomie de l'appareil manducateur et l'articulation temporo-mandibulaire
Facteurs influant le risque de dysfonction cranio-mandibulaire (DCM)
Des facteurs très différents peuvent avoir une influence cruciale sur la formation d’une DCM
- Douleurs : Les douleurs récurrentes ou chroniques sont une caractéristique typique de notre civilisation occidentale, puisque de très nombreuses personnes souffrent de douleurs à la mâchoire, à la tête, au visage ou endurent d’autres type de gênes. Dans le passé, les maladies étaient généralement courte et sévère, et soit les personnes concernés en guérissaient, soit ils en succombaient. De nos jours, les progrès accomplis par la médecine permettent d’offrir une aide efficace à la quasi-totalité des personnes atteintes de maladies nécessitant une prise en charge urgente. Dans certains cas cependant, la guérison n’est que superficielle et la maladie, bien qu’elle semble avoir été surmontée, se mute progressivement en gêne douloureuse. De tels développement sont fréquents dans le cas de maladies touchant l’appareil locomoteur. De fait, bien qu’il soit possible de traiter avec succès des douleurs successive à des accidents ou des inflammations, il n’est pas rare que des gènes récurrentes apparaissent, entrainant des syndromes douloureux au niveau de la musculature et des articulations (appareil manducateur, articulation de la mâchoire, nuque etc…)
- Stress : Une autre caractéristique typique de notre société contemporaine est la constante soumission à la tension psychologique due au travail, à la famille, ou à d’autre facteurs sociaux. L’estomac et le système nerveux ne sont pas les seuls organes affectés par cette excitation constante du système nerveux végétatifs. Les dents jouent également un rôle important pour l’évacuation de la tension accumulée, à l’aide de la musculature et de l’articulation (grincements de dents, bruxisme d’éveil).
On peut certes affirmer à raison que les humains ont depuis toujours été soumis au stress. Il faut également croire qu’ils en furent jadis encore bien plus affectés lorsqu’ils furent en lutte permanente pour leur survie. Cependant, les efforts quotidiens fournis dans leur combat pour la survie et la recherche de nourriture leur imposaient une activité physique bien plus importante qui offrait une meilleure compensation au stress, permettant ainsi de mieux le surmonter. - Mouvement : Le manque de mouvement et d’entrainement physique est également l’un des principaux problèmes de notre époque, au même titre que le manque de résistance face au stress. En règle générale, l’adulte moyen n’a aujourd’hui plus besoin d’effectuer des efforts physique dans son travail et peut compter sur l’aide de machines pour des travaux pénibles.
- Alimentation : À cela s’ajoute le fait que nos habitudes alimentaires ne tiennent pas compte de ces évolutions, et qu’une alimentation déséquilibrée et/ou trop riche contribue à une charge excessive du corps et en particulier de l’appareil locomoteur (surpoids, maladies cardio-vasculaires etc.)
- Hormones : Qui plus est, de nombreuses études prouvent que des facteurs hormonaux peuvent avoir une influence importante sur l’apparition de douleurs et sur une sensibilité accrue à la douleur (au niveau par exemple de la musculature et de l’articulation maxillaire).
- Sommeil : Les maladies du sommeil sont également un facteur de douleurs. Des troubles du sommeil, des difficultés à s’endormir ou des réveils précoces sont des symptômes répandus de l’insomnie, la maladie du sommeil la plus répandue. Lorsque nous sommes privés d’un sommeil profond régulier et que nous subissons des réveils intempestifs, notre musculature ne peut pas se détendre et risque alors le surmenage. Cela se montre souvent le matin sous la forme d’une musculature maxillaire tendue et l’apparition de maux de tête. (grincements de dents, bruxisme du sommeil). Ce bruxisme et ces tensions peuvent être réduits an agissant de manière positive sur la qualité du sommeil par le biais d’une meilleure hygiène du sommeil ou de médicaments.
- Occlusion dentaire : La cavité buccale requiert souvent des thérapies en raison d’extractions, de caries, de défauts dans la croissance maxillaire ou de maladies du parodonte. Des mesures thérapeutiques, qu’il s’agisse d’orthodontie, d’odontologie ou de couronnes, entrainent une plus grande sollicitation des capacités naturelles d’adaptation des tissus concernés sur l’ensemble de la tête.
Il existe une multitude de facteurs de risque qui peuvent potentiellement mener à un déséquilibre croissant dans l’interaction entre structures dures et structures molles au niveau de la tête. La musculature se tend et devient douloureuse, les dents deviennent sensibles ou s’usent de manière excessive, l’articulation temporo-mandibulaire est sujette à des craquements ou a des douleurs lors du mouvement. La sensibilité à ces gênes varie cependant fortement entre les individus et dépend autant de facteurs génétiques que de l’âge, du sexe ou du régime alimentaire des personnes concernées.
Quellen:
1) Huang GJ et al. (2008) Age and third molar extraction as risk factors for temporomandibular disorder // 2) Huang GJ et al. (2002) Risk factors for diagnostic subgroups of painful temporomandibular disorders (TMD) // 3) Fillingim RB et al. (2011) Potential psychosocial risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study // 4) Manfredini D et al. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 5) Manfredini D et a. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 6) Marklund S et al. (2010) Risk factors associated with incidence and persistence of signs and symptoms of temporomandibular disorders // 7) Michelotti A, et al. (2010) Oral parafunctions as risk factors for diagnostic TMD subgroups.
Symptômes et signes de la dysfonction crânio-mandibulaire (DCM)

Les symptômes sont des douleurs décrites par les patients, comme par exemple des douleurs du côté droit du visage. Les signes cliniques sont constatés par le dentiste lors de la consultation, comme par exemple des parties de la musculature sensible à la pression (« trigger points ») au niveau du visage. Les symptômes récurrents de cette maladie sont des douleurs de l’articulation maxillaire, de l’appareil manducateur, des maux de tête, des bruits de craquements ou de frottements au niveau de la l’articulation maxillaire, de l’acouphène mais aussi des douleurs dans des structures concernés indirectement, notamment les dents. Il peut être troublant pour le patient, voire même pour le praticien, que les douleurs se font ressentir à d’autres endroits que celui de la lésion en cause. Dans des cas de douleurs dites « référées », des trigger points génèrent des douleurs dans d’autres endroits. Ci-dessous suit une liste de symptômes/signes cliniques d’une dysfonction cranio-mandibulaire ainsi que des troubles et facteurs de risque devant être pris en compte lors du diagnostic :
Liste de symptômes de DCM :
Dents
- Bruxisme d’éveil, c’est à dire frottement ou serrement des dents durant la journée.
- Douleurs dentaires
- À la suite d’un traitement dentaire, les dents ne se referment plus correctement. Troubles de l’occlusion, douleurs dans l’articulation maxillaire.
Articulation temporomandibulaires
- Douleurs au niveau de l’articulation maxillaire
- Craquements au niveau de l’articulation maxillaire
- Frottements au niveau de l’articulation maxillaire
Mâchoire et bouche
- Douleurs à la mâchoire
- La bouche ne s’ouvre pas correctement
- Mâcher uniquement d’un côté
- Tension dans la mâchoire en mâchant
- Mâchoire engourdie
Tête et visage
- Maux de tête
- Douleurs au visage
- Douleurs au visage
- Cheveux sensibles
Oreilles
- Bruits dans les oreilles
- Douleurs au niveau des oreilles
- Vertige
Yeux
- Douleurs derrière les yeux
- Sensibilité à la lumière
- Troubles de la vue
Cou et nuque
- Difficultés à avaler (dysphagie)
- Maux de gorge
- Accident ayant entrainé une blessure de la mâchoire
- Coup du lapin
- Anesthésie générale avec une intubation longue
- Ouverture de la bouche prolongée chez le dentiste
Corps
- Douleurs à la nuque
- Douleurs aux épaules
- Douleurs au dos
- Bras ou jambes engourdies
Sommeil
- Bruxisme du sommeil, grincements ou serrage des dents durant la nuit
- Difficultés à s’endormir, réveils intempestifs ou réveils précoces
- Ronflements
- Apnée du sommeil
- Fatigue durant la journée
Facteurs psychosociaux
- Stress à l’école/au travail/ dans la famille
- Nervosité
- Cogitation
- Dépression
- Angoisses
- Expériences traumatisantes
Quellen:
1) Whright EF (2014) Manual of Temporomandibular Disorders. Wiley Blackwell De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 2) Dworkin SF, Leresche L (1992) Research diagnostic criteria for temporomandibular disorders: review, criteria, examinations and specifications, critique // 3) Fillingim RB, Ohrbach R, Greenspan JD et al. (2011) Potential psychosocial risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study // 4) Huang GJ, Drangsholt MT, Rue TC et al. (2008) Age and third molar extraction as risk factors for temporomandibular disorder // 5) Huang GJ, Leresche L, Critchlow CW et al. (2002) Risk factors for diagnostic subgroups of painful temporomandibular disorders (TMD). // 7) Kindler S, Samietz S, Houshmand M et al. (2012) Depressive and anxiety symptoms as risk factors for temporomandibular joint pain: a prospective cohort study in the general population // 9) Magalhaes BG, De-Sousa ST, De Mello VV et al. (2014) Risk factors for temporomandibular disorder: binary logistic regression analysis // 10) Manfredini D, Guarda-Nardini L, Winocur E et al. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings. // 11) Manfredini D, Guarda-Nardini L, Winocur E et al. (2011) Research diagnostic criteria for temporomandibular disorders: a systematic review of axis I epidemiologic findings // 12) Marklund S, Wanman A (2010) Risk factors associated with incidence and persistence of signs and symptoms of temporomandibular disorders // 13) Michelotti A, Cioffi I, Festa P et al. (2010) Oral parafunctions as risk factors for diagnostic TMD subgroups // 15) Ohrbach R, Fillingim RB, Mulkey F et al. (2011) Clinical findings and pain symptoms as potential risk factors for chronic TMD: descriptive data and empirically identified domains from the OPPERA case-control study // 16) Okeson JP (2013) Management of Temporomandibular Disorders. Elsevier // 17) Peck CC, Goulet JP, Lobbezoo F et al. (2014) Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders // 18) Schiffman E, Ohrbach R, Truelove E et al. (2014) Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Groupdagger // 19) Schiffman EL, Velly AM, Look JO et al // (2014) Effects of four treatment strategies for temporomandibular joint closed lock // 20) Slade GD, Diatchenko L, Ohrbach R et al. (2008) Orthodontic Treatment, Genetic Factors and Risk of Temporomandibular Disorder // 21) Smith SB, Maixner DW, Greenspan JD et al. (2011) Potential genetic risk factors for chronic TMD: genetic associations from the OPPERA case control study.
Questions relatives au dépistage des dysfonctions cranio-mandibulaires (DCM)
Si la réponse à l’une ou plusieurs des des questions suivantes est oui, la probabilité d’une DCM classique est élevée. Classique, c’est á dire avec des douleurs musculaires et/ou articulaires (douleurs myofaciales/arthralgie consecutive à une RDC/TMC)
- Ressentez vous des douleurs au moins une fois par semaine en fermant la bouche ou en mâchant ?
- Avez vous des douleurs dans la moitié gauche du visage, la moitié droite ou les deux ?
- Au cours de la semaine dernière, avez-vous ressenti des douleurs à la fosse temporale, au visage ou à l’articulation maxillaire au moins une fois ?
Quellen:
1) Nilsson IM et al. (2009): The reliability and validity of self-reported temporomandibular pain in adolescents // 2) Reissmann DR et al. (2009): An abbreviated version of the RDC/TMD.
Diagnostic d'une dysfonction cranio-mandibulaire (DCM)
Un diagnostic DCM implique deux choses : D’une part, le patient décrit son symptôme, comme par exemple des douleurs du visage. D’autre part, le dentiste doit trouver un signe clinique correspondant, comme par exemple un ou plusieurs points sensibles au niveau de l’appareil manducateur, générant exactement ce type de douleur lors d’une pression. Dans ce cas, le diagnostic serait : Myalgie de l’appareil manducateur1.
Afin d’établir un diagnostic de dysfonction cranio-mandibulaire DCM et un diagnostic différentiel d’autres syndromes douloureux oro-faciaux, le dentiste entreprend, en fonction de la gravité et de la complexité des cas, les mesures suivantes pour établir un diagnostic somatique et un diagnostic psychosocial supposé :
- Anamnèse : une discussion introductive prolongée utilisant des questionnaires standards et une schématisation des douleurs..
- Étude somatique de la tête : l’évaluation des dents, de la gencive, de la mâchoire, des muqueuses, du ganglion lymphatique, de l’occlusion, des mouvements de la tête et de la mâchoire, de la musculature de la tête et de l’appareil manducateur, de l’articulation temporomandibulaire et des signes neurologiques.
- Imagerie : La réalisation d’une image panoramique, isolée ou en trois dimensions des mâchoires supérieures et/ou inférieures peut des fois être utile afin d’exclure d’autres causes potentielles de douleurs.
- Évaluation des conditions psychosociales : L’évaluation des contraintes imposées par la douleur ainsi que l’angoisse, les tendances dépressives et d’autres facteurs psychiques, obtenus à l’aide de questionnaire psychométrique, est indispensable pour avoir une image complète du patient concerné.
- Douleurs maxillaires et faciales complexes ou difficiles à déterminer : Dans des cas complexes ou incertains, il est possible d’avoir supplémentairement recours à des analyses en laboratoire, à des procédés apparatifs, radiologiques et/ou psychologiques, ainsi qu’à d’autres domaines de la médecine.
- Procédés de diagnostic électroniques : Différentes méthodes telles l’ électromyographie, l’ électrokinésiographie ou l’électrosonographie peuvent aider à motiver et informer le patient. Cependant, leur utilité pour l’établissement d’un diagnostic n’est pas scientifiquement reconnue.
Quellen:
1) Schiffman E, Ohrbach R, Truelove E et al. (2014) Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network* and Orofacial Pain Special Interest Group // 2) Peck CC et al. (2014) Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders // 3) Whright EF (2014) Manual of Temporomandibular Disorders. Wiley Blackwell // 4) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 5) Okeson JP (2013) Management of Temporomandibular Disorders-Elsevier // 6) Greene CS: Managing the care of patients with temporomandibular disorders: a new guideline for care (2010) // 7) Tinnemann P et al. (2010): Zahnmedizinische Indikationen für standardisierte Verfahren der instrumentellen Funktionsanalyse.
Ist Kieferknacken gefährlich? (Video)
Traitement d'une dysfonction cranio-mandibullaire DCM
Lors d’une thérapie DCM, l’idée fondamentale consiste à utiliser des moyens réversibles et non-agressifs. Ainsi, des concepts thérapeutiques reconnus peuvent être appliqués de manière graduelle et individuelle en fonction de la gravité du cas et sur la base de la médecine fondée sur des faits (Evidence Based Medecine).
- Le premier pas important pour exercer une influence positive sur la maladie consiste à informer le patient de façon claire sur le diagnostic et les corrélations pathologiques.
- Dans de nombreux cas, il est utile de fournir au patient des conseils à appliquer afin de favoriser le traitement. Parmi ces recommandations figurent notamment l’alimentation, des exercices de massage, l’application d’éléments chauds ou froids, des exercices de relaxation et de respiration, l’auto-observation, « lèvres fermées, dents écartées». Le « biofeedback » et la gestion du stress sont également des procédés efficaces qui peuvent être appris. Dans des cas de DCM ainsi que pour de nombreuses autres maladies douloureuses affectant la musculature, des exercices favorisant l’endurance aerobe du corps s’avère efficaces. Exemple : Jogging, natation, machines d’exercice domestique.
- Il est fréquent que le dentiste ait recours à une gouttièe occlusale ce qui entraîne souvent une réduction des douleurs ainsi qu’un soulagement de l’articulation temporomandibulaire.
- Des mesures et exercices kinésithérapeute quotidiens peuvent aider à réduire les tensions et les douleurs musculaires.
- Dans certains cas distincts, des médicaments anti-douleurs, anti-inflammatoires ou favorisant le sommeil peuvent être prescrit afin de contrer le processus de chronification et la douleur et d’améliorer la qualité de vie.
- La stimulation nerveuse trans-cutanée par électrodes peut contribuer à réduire la douleur en permettant un meilleur relâchement de la musculature.
- La pertinence du potentiel de réduction structurelle de la douleur de l’acupuncture, de l’infiltration de procaïne et de l’usage d’aiguille au niveau des trigger points sont actuellement sujettes à la discussion.
- Des travaux dentaires importants ainsi que des mesures chirurgicales ou orthopédiques ne doivent être entreprises qu’après que le patient ait été informé de manière intensive, qu’ait été pesé les avantages et les inconvénients et uniquement sur indication stricte du médecin.
Quellen:
1) Greene CS (2010): Managing the care of patients with temporomandibular disorders: a new guideline for care // 2) Al-ani MZ et al.: Stabilisation splint therapy for temporomandibular pain dysfunction syndrome (2004) // 3) Schindler HJ et al.: Therapie bei Schmerzen der Kaumuskulatur (2007) // 4) Hugger A et al.: Therapie bei Arthralgie der Kiefergelenke (2007) // 5) Tinnemann P et al.: Zahnmedizinische Indikationen für standardisierte Verfahren der instrumentellen Funktionsanalyse(2010) // 6) Türp JC: Über-, Unter- und Fehlversorgung in der Funktionsdiagnostik und -therapie (2001) // 7) List T et al.: Management of TMD: evidence from systematic reviews and meta-analysis (2010)
Zähnepressen und Zähneknirschen (Video)
12 conseils pour aider à se soigner soi-même avec une DCM
Votre dentiste vous à diagnostiqué une dysfonction cranio-mandibulaire (DCM). Le « D » signifie « dysfonction », le « C » pour « cranium » (c.a,d de crâne) et « M » pour mandibulaire, c’est à dire relatif à la mâchoire inférieure. En règle générale, ces dysfonctionnement sont dûs à une surcharge des capacités de ces parties du corps.
Nous faisons usage du système manducateur pour de nombreuses activités, par exemple pour parler, mâcher, boire, bailler, rire, embrasser… Entre ces différentes activités, nous laissons aux muscles maxillaires et à l’appareil manducateur du temps de repos. Cependant, de nombreuses personnes ont développés des habitudes qui ne permettent plus aux muscles et aux articulations d’avoir suffisamment de temps pour récupérer. En appliquant les conseils suivant, vous pouvez obtenir une réduction notable des douleurs liés à la DCM.
1. Mouvement : Le mouvement est le principal remède de la nature et est recommandé par toutes les disciplines médicales (travail d’endurance et de fitness léger). Cela permet de libérer des substances importante dans le corps, qui réduisent la douleur et améliorent l’humeur. Vous devez évaluer la juste dose de mouvement en fonction de votre condition physique et en concertation avec votre médecin ou thérapeute.
2. Relaxation : Une à deux sessions quotidiennes d’exercice de relaxation selon la méthode de Jacobson permettent de réduire d’un tiers la tension et la douleur dans la musculature. Si vous avez des difficultés à appliquer la version longue, commencez par la version courte (CD :Détente musculaire progressive d’après Jacobson). Il existe une multitude d’autres procédés de relaxation permettant d’obtenir des résultats similaires.
3. Occlusion dentaire : Soyez attentifs à votre occlusion dentaire. Évitez de presser, serrer et frotter les dents ainsi que la tension de la langue et des muscles du visage. Les dentitions supérieures et inférieures ne devraient se toucher que lorsque vous avalez et manger. À tout autre moment, il s’agit d’appliquer la formule « lèvres fermées, dents écartées ». La meilleure gouttière qui soit est la « gouttière aérienne » : souffler entre vos dents en les gardant écartées et en laissant la langue détendue. Appliquez cela en particulier au travail, durant le sport, en conduisant, en jardinant ou cuisinant.
4. Entrainement de la mâchoire : Trois minutes de gymnastique maxillaire le matin et le soir peuvent être très utiles pour étirer la musculature et détendre les points triggers. Cependant, si l’appareil manducateur est douloureux et subit une inflammation, cet exercice devrait plutôt être évité.
5. Posture : La posture de la tête semble jouer un rôle important pour la DCM. Veillez à garder une bonne posture de la tête et des épaules, en particulier lors d’une activité prolongée devant l’ordinateur ou lorsque vous téléphonez.
6. Thérapie physiologique : L’application alternée de chaleur ou de fraîcheur peuvent détendre les muscles et surtout réduire les douleurs, en particulier avant la gymnastique articulaire de la mâchoire. La plupart des patients privilégient la chaleur.
- Appliquez la chaleur pendant 20 minutes, deux à quatre fois par jours. Utilisez un gant de toilette humide tiède autour d’une bouillotte ou d’un coussin thermique chaud.
- Ensuite, placez des glaçons dans un gant de toilette et posez ce-dernier sur les endroits douloureux pendant cinq minutes, jusqu’à ce qu’intervient une sensation d’anesthésie. Cependant, ne le faites que si cela vous fait du bien, et plus brièvement si vos douleurs augmentent.
- Des patchs thermiques chauds placés sur la nuque ou les muscles du dos peuvent agir jusqu’à huit heures et sont très efficaces.
7. Massage : Massez vos muscles de la mâchoire si cela vous est agréable. Utilisez vos index, majeurs et annulaires pour malaxer la peau. La pression devrait laisser une sensation légèrement douloureuse.
8. Nourriture molle : Mangez de la nourriture molle. Découpez la nourriture en petites morceaux afin d’éviter une trop grande ouverture de la mâchoire. Utilisez les deux côtés de la mâchoire de façon équilibrée.
9. Ménagement : Évitez la consommation de café et de nicotine car cela raidit la musculature et dérange le sommeil. Des substances semblables à la caféine sont également contenues dans les thés, sodas et le chocolat.
10. Veillez à maintenir une bonne hygiène du sommeil. Évitez les positions générants des tensions dans la nuque et la mâchoire. Évitez également les discussions animées, le sport, le café et l’alcool tard le soir, qui ont tous une influence néfaste sur la qualité du sommeil, augmentent la tension musculaire durant la nuit et accroissent les douleurs.
11. Ouvertures prolongées de la mâchoire : évitez d’ouvrir la bouche de manière prolongée, par exemple lors de soins dentaires intensif ou lors d’une anesthésie générale. De longues sessions de chant et de musique peuvent également entraîner une tension extrême de la mâchoire, et devrait par conséquent être réduite. Si ces activités ne peuvent pas être évités, il peut être utile de faire au préalable des exercices d’échauffement, des étirements, voire éventuellement de considérer la prise de médicaments.
12. Médicaments : L’application de crèmes ou de pansements antalgiques peuvent contribuer à réduire les souffrances. La prise de paracétamol, ibuprofène ou de diclofénac peut-être prescrite pour une courte durée, mais devrait être accompagnée de la prise d’anti-ulcéreux afin de protéger l’estomac. Évitez les préparations combinées, en particulier quand elles contiennent de la caféine ou de la codéine. La prise prolongée de ces antalgiques classiques peuvent endommager les organes, entraîner une dépendance voire même causer des douleurs. Il est plus judicieux d’employer des préparations antalgiques n’entrainant pas ou que très peu de modification organique et psychique, sur recommandation d’un médecin.
Dans la plupart des cas, votre dentiste vous recommandera d’autres procédés thérapeutiques, comme par exemple le port d’une gouttière occlusale nocturne ou diurne, la physiothérapie, des médicaments ou procédés psychologiques (cf lettre du médécin). Le choix de l’usage de ces thérapies dépend de nombreux facteurs, comme par exemple et en premier lieu le diagnostic précis, le degré de chronification de la douleur ainsi que le sexe et l’âge du patient. Chez certains patients, les procédés sus-nommés n’auront pas d’effet, ce qui peut s’expliquer par les facteurs suivants :
- Une mauvaise application des recommandations par le patient. Les raisons pour ces erreurs sont nombreuses et doivent être discutées avec le praticien.
- Le patient présente également un diagnostic physique, psychologique ou psychiatrique inconnu du médecin. Un nouveau diagnostic multidisciplinaire est alors requis.
- Les douleurs se sont pérennisées et chronifiées par des modifications du système nerveux. Dans ces cas, une thérapie de la douleur multimodale par des médecins/centres spécialisés peut être recommandée, en coopération avec votre dentiste.
Quellen:
1) Whright EF (2014) Manual of Temporomandibular Disorders. Wiley Blackwell // 2) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 3) Okeson JP (2013) Management of Temporomandibular Disorders. Elsevier
Arthrose im Kiefergelenk - Was steckt dahinter? (Video)
CMD Kiefergymnastik (Video)
CMD Schienentherapie / CMD Aufbissschienen (Video)
DCM et chronification de la douleur
Chez environ 10 à 15 % des patients atteints de dysfoncion cranio-mandibulaire, principalement chez des personnes combinant plusieurs facteurs de risque, la douleur devient chronique. Des mesures interdisciplinaires peuvent aider à soulager les douleurs et contraintes et améliorer la qualité de vie par la combinaison de différentes options thérapeutiques élaborées individuellement en fonction du patient.
Les caractéristiques suivantes sont des indices importants de chronification de la douleur :
- La douleur perdure depuis plus de 6 mois (« Chronification de la douleur » ; « mémoire de la douleur »)
- Plusieurs régions du corps affectés par la douleur (« Douleurs multiloculaires »)
- Une faible disposition à modifier ces habitudes et de mettre en pratique les conseils du praticien, comme par exemple des exercices de relaxation, des exercices de fitness et de lutte contre le stress.
- Tendance à la « somatisation », c’est à dire à « traduire » l’accumulation de stress et de souffrance psychologique en symptômes physiques.
- Manque de compréhension et de soutient de la part de l’entourage social et professionnel.
- Des contraintes psychosociales importantes liées à la douleur, telles des absences au travail, des angoisses et tendances dépressives.
- Une fixation sur la douleur/l’occlusion et une faible disposition ou capacité à porter son attention sur d’autres choses que la douleur. Dans ces cas, on parle de « vigilance occlusale », une forme de trouble obsessionnel compulsif.
- Plus une douleur développe une dimension chronique, plus le patient souffre et plus la thérapie doit mettre l’accent sur les aspects psychosociaux de la maladie (« Axe II »). Dans ces cas, des procédés issus du traitement de la douleur psychologique peuvent s’avérer utiles, comme des techniques de maîtrise de la douleur, des thérapies de comportement cognitif, la rétroaction biologique (biofeedback), l’hypnose etc…
Quellen:
1) Flor H et al. (2011): Chronic Pain: an integrated Biobehavioral Approach // 2) Rollmann GB (2009): Perspectives of hypervigilance // 3) Palla S (1998): Myoarthropathien des Kausystems und orofaziale Schmerzen. Ätiopathogenese der Myoarthropathien // 4) Schwenk-von Heimendahl A (2010): Transkutane elektrische Nervenstimulation bei der Behandlung von kraniomandibulären Dysfunktionen
Autres douleurs buccales, maxillaires et faciales
La DCM n’est qu’une cause de douleurs à la tête, à la machoîre et au visage parmi d’autres. Ces douleurs dites « oro-faciales » comprennent des douleurs apparaissant au niveau des yeux, des oreilles, du nez, des dents, de la cavité buccale, de la gorge, des joues et de la région pré-auriculaire.
D’après l’Amercian Academy of Orofacial Pain (AAOP), sont associés aux « douleurs oro-faciales » les « douleurs dans les tissus dures ou souples du visage, de la tête et du coup ainsi que dans toutes les structures inter-orales ». D’après la Société Allemande pour l’Etude des Douleurs (« Deutsche Gesellschaft zum Studium des Schmerzes » – DGSS) et plus particulièrement son groupe de travail sur les douleurs de la bouche et du visage, le terme « douleurs oro-faciales » est synonyme de « douleurs au visage », contrairement au terme « douleurs cranio-faciales » qui inclut les douleurs sur l’ensemble de la tête.
Les douleurs oro-faciales divergent fortement dans leur genèse, leur symptômes et leur localisation. Les maladies suivantes peuvent être liées à des douleurs oro-faciales :
- Maux de dents (odontalgie)
- Douleurs aux muqueuses de la bouche et du visage
- Myalgie de la musculature de la mâchoire et de la tête.
- Douleurs au niveau de l’articulation temporomandibulaire
- Maux de têtes primaires, comme par exemple les céphalées de tension, les migraines ou algie vasculaire de la face.
- Douleurs neuropathologiques intermittentes comme par exemple la névralgie du trijumeau
- Douleurs neuropathologiques chroniques comme par exemple l’odontalgie atypique ou la glossodynie
- Herpès Zoster
- Fibromyalgie
- Borréliose
- Blessures ou infections au niveau de la tête
- et autres
Le traitement des douleurs oro-faciales est déterminé par le diagnostic précis et doit être effectué par des médecins spécialisés.
Quellen:
1) De Leeuw R, Klasser GD (2013) Orofacial Pain. Quintessence Books // 2) Hugger A et al. (2006): Orofaziale Schmerzen. Der Schmerz // 3) Peck CC et al. (2014) Expanding the taxonomy of the diagnostic criteria for temporomandibular disorders.



